——指南更新——
2022年的各癌种的CSCO和NCCN指南陆续颁布,2022年最新版《中国临床肿瘤学会乳腺癌(CSCO BC)诊疗指南》也正式出炉。之所以关注乳腺癌,特别是HER2阳性乳腺癌,在于自己粗浅的医学策略和市场推广的思路都源于分析罗氏企业在HER2阳性乳腺癌的产品布局和适应症前移的思路。而最近随着AZ/第一三公的第三代ADC药物 DS-8201申报NMPA乳腺癌适应症,罗氏的T-DM1也大幅降价应对,足见ADC药物之间的竞争,十分激烈。特意留意了此次更新的CSCO指南HER2阳性的ADC药物推荐,与2022 v1版NCCN及2021版CSCO指南还是有点不同。且NCCN乳腺癌已经更新至2022 v2版,与v1版相隔不足1个月。好奇心作祟,特别想看看对于HER2+乳腺癌治疗的药物推荐有何不同,遂成此文。
——2021 CSCO与2022 NCCN V1 BC指南——
下图是汇总了2021年CSCO乳腺癌指南及2022 V1版NCCN乳腺癌指南对于HER2阳性乳腺癌的药物推荐。
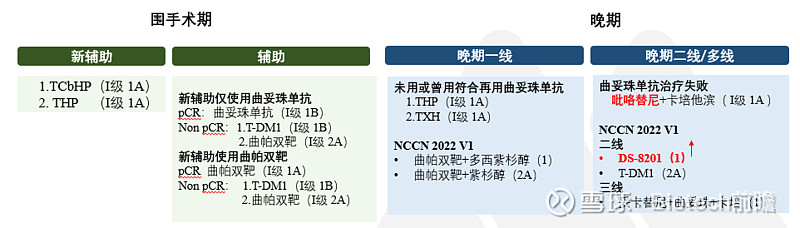

HER2+乳腺癌,一直都是罗氏的天下,最早的曲妥珠单抗,到帕妥珠单抗,曲帕双靶加紫衫的联合方案已经成为晚期一线及围手术期的治疗新标准。并不断强调全程抗HER2管理,且正在推动获批适应症为晚期二线的第二代ADC药物 T-DM1在临床上作为曲帕双靶治疗失败后的方案新选择。
但近年来,随着第三代ADC药物 DS-8201的上市,罗氏对于HER2+乳腺癌的垄断地位正在被瓦解。

2022 V1版NCCN指南已经将DS-8201的推荐级别高于T-DM1,用于: her2阳性、复发性不可切除(局部或局部)或IV期(M1)疾病的全身治疗二线方案。而T-DM1已从1类首选方案改为2a类其他推荐方案。
——2022 CSCO BC——
而2022版CSCO指南是有不同的。
药物推荐方面,曲妥珠单抗(H)治疗失败分层中:
T-DM1由II级调为I级(1B)
II级推荐新增T-Dxd(DS-8201)(1A)
先前版本
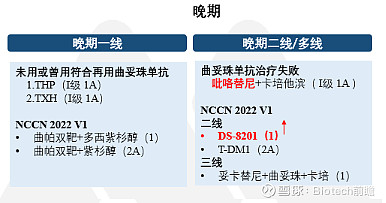
2022 CSCO HER2阳性复发转移乳腺癌治疗
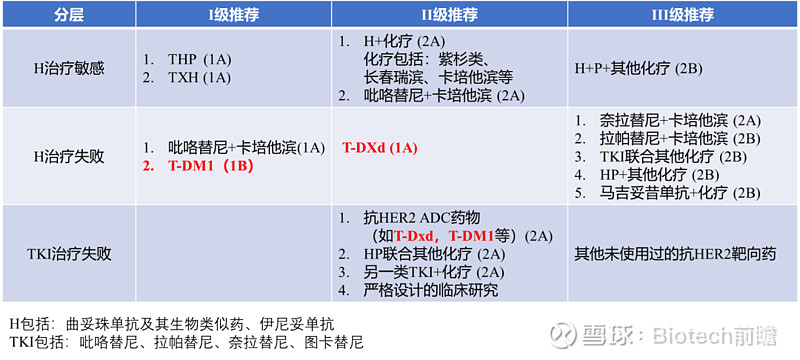
其他更新点:
首先对比下2021版CSCO和2022版CSCO指南,最大的变化之一是先前使用“未用过H,曾用过H但符合再使用”分层,调整为“H敏感”分层。
新增TKI治疗失败分层:
II级推荐新增:抗HER2 ADC药物(如T-Dxd、T-DM1等)(2A);
精力有限,其他的更新点是没关注的。我只聚焦了T-DM1和T-DXd的指南推荐地位的差异。这个也有赖于专家版解读的陆续公布。剩余时间,我们再来回顾下HER2阳性乳腺癌的主要诊治。
——乳腺癌流行病学与分子分型——
乳腺癌,是女性中最常见的癌症,而在2020年,乳腺癌取代肺癌,已成为全球第一大癌症,WHO国际癌症研究机构(IARC)发布的2020年全球最新癌症负担数据显示,2020年全球乳腺癌新发病例高达226万例,死亡68万例。而在中国,乳腺癌的发病率也在逐年提升,据WHO预测,2020年中国新增乳腺癌病例高达41万。
乳腺癌是异质性恶性肿瘤,根据雌激素受体(ER)和孕激素受体(PR)(统称为激素受体(HR))以及人表皮生长因子受体2(HER2)的状态分为不同的亚型(见下图)。
乳腺癌免疫组化整份报告中,比较关键的主要就是ER、PR、Her-2、ki67这四个指标,因为这是判断乳腺癌的分子分型的指标,更是直接关乎后期的治疗方案的制定。HR和HER2的状态决定药物治疗的选择。
如果ER/PR/HER2都为(-),那么就是三阴性乳腺癌,也是治疗最为棘手的乳腺癌类型,目前正成为免疫治疗期冀突破的恶性癌种,此次介绍较少,主要涉及HER2阳性乳腺癌。
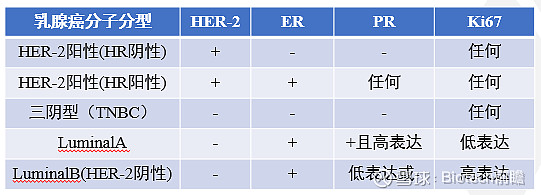
乳腺癌分子分型
——HER2靶点与乳腺癌——
HER2,又名ERBB2,必须与家族其他成员(如HER3)组成同源或异源二聚体,HER2二聚化后构象发生改变,激活胞内的酪氨酸激酶活性,继而再激活下游通路节点(MAPK信号通路和PI3K/AKT信号通路),从而发挥相应的生理作用。
HER2在 20%~30%的乳腺癌中都有表达的增加。是乳腺癌预后判断因子,增加肿瘤细胞的侵袭能力;促进肿瘤血管新生和淋巴管新生。
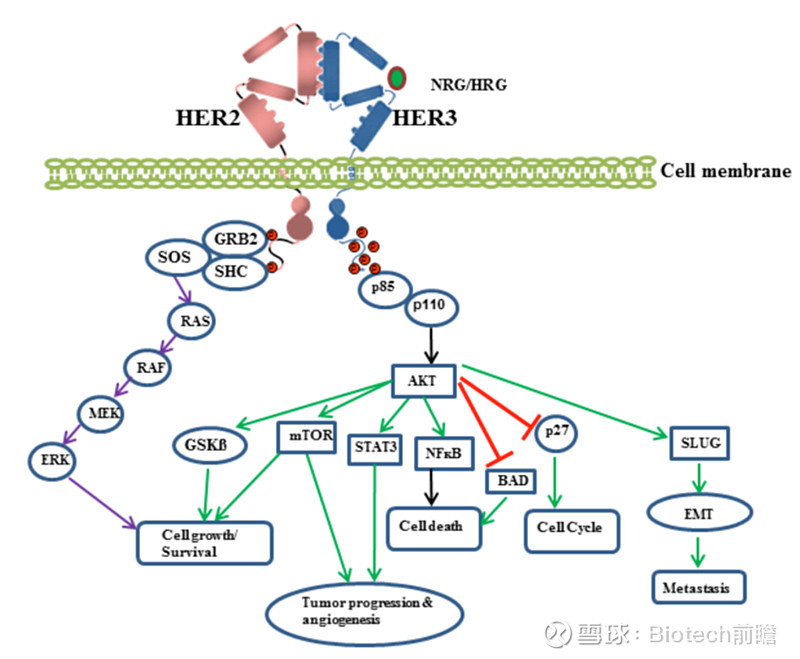
HER2/ HER3异源二聚体激活相关下游信号通路
常用的检测方法有免疫组化(IHC)、荧光原位杂交(FISH)等。
HER-2(0)和HER2(1+)表示免疫组化结果为阴性;
HER-2(2+)表示尚不能确定是阴性还是阳性,需要ISH(原位杂交法)检测进一步确定;
HER-2(3+)表示阳性。

HER2阳性辨别
目前常用的抗HER2药物主要分为三大类,分别是单抗(曲妥珠单抗、帕妥珠单抗)、小分子(拉帕替尼、吡咯替尼)、ADC(T-DM1、DS-8201)。
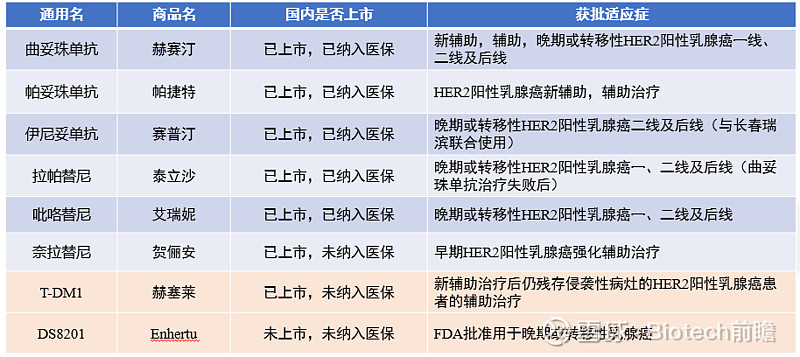
乳腺癌抗HER2药物上市情况
对于ADC 类药物之间的效果的差异,之前写过多篇,就不再赘述了。
参考文献:
1. CSCO乳腺癌诊疗指南2021版
2. 2022 V1版NCCN乳腺癌指南
3. CSCO乳腺癌诊疗指南2022版