一、产品线评估(续)
(四)颅内狭窄产品线
1、器械应用
【疾病概述】
动脉粥样硬化狭窄(ICAS)发生主要由于血管内斑块积聚导致动脉狭窄并限制大脑血管血流,按发生部位大致分为颅内狭窄、椎动脉狭窄、颈动脉狭窄。动脉粥样硬化狭窄若不干预治疗可发展为缺血性脑卒中,如斑块增大、使动脉严重狭窄或变形、减少流向大脑血液、最终完全阻塞,或斑块破裂或脱落、随血流流向较细动脉中形成脑血栓。
【治疗现状】
(1)ICAS的治疗方法包括内科治疗、外科治疗和血管内治疗。外科治疗因为有较高的并发症,迄今没有得到全球范围内指南的推荐,而内科治疗与血管内治疗一直在被探索以求证ICAS的最佳治疗。目前的证据仍然支持内科治疗是ICAS的一线治疗方式。2011年发布的SAMMPRIS和2015年发布的VISSIT这2项RCT结果表明,积极的药物治疗比血管内治疗更有效,也更安全。2018年的一篇比较支架置入与积极药物治疗sICAS的综述也指出,对比血管内治疗,内科治疗仍是sICAS的首选治疗方法。<2022指南>
(2)血管内治疗方面,支架治疗对比积极药物治疗预防颅内动脉狭窄卒中复发(SAMMPRIS)研究和Vitesse支架治疗缺血性卒中(VISSIT)研究均因围手术期并发症发生率过高而被提前终止。这2项研究发现经皮腔内血管成形术和支架置入术(PTAS)联合强化药物治疗组30 d围手术期卒中和死亡的发生率均显著高于强化药物治疗组。这2项具有历史意义的大样本、多中心RCT的阴性结果对临床实践产生了极大的影响......2022年发表的CASSISS研究对比了支架(winspan支架系统)联合药物治疗与单纯药物治疗对sICAS患者卒中和死亡的影响,为sICAS的治疗提供了新的医学证据。该研究在2014年3月-2016年11月,从8家中国高容量中心共纳入380例sICAS患者,随访期为3年。研究结果显示,对于重度sICAS患者,支架联合药物治疗在预防卒中或死亡方面,与单纯药物治疗效果相当......虽然被寄予厚望的SAMMPRIS、VISSIT和CASSISS研究没有显示出血管内治疗对比内科治疗的优势,但在真实世界中,由于药物治疗下仍然存在较高的卒中复发风险,所以探索更安全、更有效的血管内治疗方法,包括材料的发展和进步,一直没有停止。在后SAMMPRIS时代,越来越多的临床研究注重严格筛选患者、控制手术适应证,如WEAVE研究和来自中国的多中心注册登记结果等,都表明在成熟的神经介入中心对sICAS进行血管内治疗,具有较高的安全性与可期待的疗效。......部分高质量的针对sICAS血管内治疗的临床RCT正在进行,如正在进行的颅内单纯球囊扩张联合药物对比单纯药物治疗的球囊血管成形术用于sICAS(BASIS)研究。近年来关于sICAS的血管内治疗的临床进展有:单纯球囊扩张的理念,包括对富穿支部位血管的亚满意扩张(亚满意扩张定义为球囊选择小于正常管径0.5 mm或大小约为正常血管直径的50%~80%)理念的临床应用,超说明书使用支架的临床应用,以及为了解决再狭窄问题的,针对ICAS的神经专用药物涂层支架(DES)、药物涂层球囊的问世。<2022指南>
(3)在后SAMMPRIS时代,中国学者开始反思、分析中国人群ICAS的介入治疗,设计适合中国ICAS患者的血管内治疗纳排标准和手术方案,更加严格地把握手术适应证,谨慎筛选患者。从SAMMPRIS和VISSIT研究事后分析发现,血管内治疗更适合药物难治性、非穿支动脉型脑梗死患者,避开缺血性卒中急性期(≥3周)干预可能降低围术期并发症。在此背景下,首都医科大学宣武医院牵头开展了国内迄今为止最大宗的多中心ICAS介入治疗登记研究(CRITCAS研究),在全国27家医疗中心共纳入1140例重度症状性ICAS患者,以期了解中国ICAS的介入治疗现状,研究结果显示30 d TIA、卒中或死亡的发生风险为9.7%,在高容量医疗中心其发生风险更低,仅为5.4%。同期开展了SAMMPRIS研究后首个针对中国人群的多中心ICAS药物治疗与介入治疗的随机对照试验(CASSISS研究),首先在国内13个医疗中心开展先导试验,结果显示ICAS介入治疗30 d并发症的发生率仅为2%;而后在严格筛选的8家高容量医疗中心开展随机对照研究,共纳入380例药物治疗不佳、非穿支动脉型脑梗死的症状性ICAS患者,结果发现无论短期结局还是长期结局,血管内治疗的效果均不劣于药物治疗。这是继SAMMPRIS和VISSIT研究后血管内治疗效果的显著进步,表明更加严格地筛选患者和提高术者经验,血管内治疗可能使ICAS患者获益。<焦力群|2022颅内动脉粥样硬化性狭窄的治疗现状与未来>
【指南】
(1)症状性颅内动脉粥样硬化性狭窄血管内治疗中国专家共识(2022版)
2.经过培训的医师在有丰富经验的医疗中心,在患者满足筛选条件的情况下,进行支架置入治疗sICAS是安全的,可以考虑作为强化内科治疗以外的有效、安全的补充治疗(B-R级证据,弱推荐)。
3.对于sICAS高风险(经过强化内科治疗无效、重度狭窄、责任血管供血区存在低灌注、侧支循环代偿不良)人群,选择支架置入治疗sICAS可能是合理的(C-LD级证据,弱推荐)。
4.基于目前的临床经验及报道,经微导管释放的自膨支架在治疗中降低了操作难度,有助于提高技术成功率并降低手术并发症发生率,超说明书使用支架在sICAS治疗中选择性应用可能是合理的(C-EO级证据,中等推荐)。
5.药物涂层支架治疗sICAS可能是解决sICAS再狭窄和卒中复发问题的新的治疗手段。可根据患者的具体病变及路径特点选择(B-R级证据,中等推荐)。
6.药物涂层球囊治疗sICAS可能是解决sICAS再狭窄和卒中复发问题的新的治疗手段。可根据患者的具体病变及路径特点选择,还需要更高级别证据证实(C-EO级证据,弱推荐)。
7.对于症状性再狭窄患者,推荐优先选用颅内专用治疗sICAS的药物涂层支架(C-EO级证据,弱推荐)。
8.无症状再狭窄再发卒中风险相对较低,原则上推荐药物治疗下随访;对药物治疗无效的症状性重度再狭窄患者可以考虑通过血管介入的方式进行治疗(C-EO级证据,中等推荐)。
(2)2022 AAN症状性颅内大动脉粥样硬化的卒中预防实践指南
推荐10:临床医生不应推荐PTAS(经皮腔内血管成形术和支架植入术)作为重度(70%–99%)sICAS患者预防卒中的初始治疗(B级推荐)。
推荐11:临床医生不应推荐PTAS用于中度(50%–69%)sICAS患者的卒中预防(B级推荐)。
推荐12:临床医生不应除临床试验外常规推荐单独应用血管成形术预防sICAS患者的卒中(B级推荐)。
(3)2021年AHA/ASA指南
针对狭窄率为70%~99%的ICAS患者,在强化药物治疗(双抗)以及控制危险因素的基础上仍症状加重或卒中复发,可考虑介入治疗,但其安全性和有效性仍不明确(2b级推荐,C-LD级证据)
【趋势】
(1)提示除更严格地筛选患者外,血管内治疗技术的革新可能进一步提升治疗效果。借鉴冠状动脉介入治疗的理念,目前越来越提倡“介入无植入”理念,借用球囊或支架的瞬时支撑能力使狭窄的血管打开,但无永久性植入物,从而避免外物刺激所致的血栓形成和再狭窄问题。<2022焦力群:颅内动脉粥样硬化性狭窄的治疗现状与未来>
(2)从个人观点来看,也许未来的关键在于精准评价和新型治疗方式。首先是精准评价:我们知道,药物治疗高危的病人才是介入治疗最为适合的人群,目前主要依据临床症状+造影评估的狭窄程度,但手术的本质目的是为了解决ICAS造成的血流动力学障碍,而狭窄程度并不等同于血流动力学障碍。......研究显示脑血流动力学状态与狭窄程度仅存在弱至中度相关性,但与血管内压力梯度有良好的一致性,这就解释了为什么CASSISS研究会出现阴性结果,因为根据狭窄程度入选的病例有很多都是药物治疗非常安全的,并不会从介入治疗中获益。因此,未来的研究不应再根据狭窄程度确定入排标准,而是基于精准评价去确定目标人群,否则只是简单的重复验证。第二,新型治疗方式:CASSISS研究在严格的术者筛选下使用Wingspan支架治疗,已经将围术期的卒中/死亡率降到了5.1%,更好的临床结局可能要依靠新型的治疗材料,比如药物涂层球囊,这是中国的优势,大部分研究都是中国医生进行尝试的,首都医科大学宣武医院西罗莫司球囊首次运用于人体的队列研究(点击查看此前报道),显示围术期卒中发生率5%,6个月再狭窄率16.7%,卒中/死亡率为10%,这个结果并不是非常理想,但确实为我们提供了新的思路。还有药物洗脱支架在颅内动脉的相关研究,缪中荣教授的NOVA研究证实了其再狭窄率显著低于金属裸支架(9.5%vs 30.2%)。但ICAS的介入治疗是否已经进入到新型治疗手段和预防再狭窄呢?从个人观点来看,也许当务之急是明确哪些人群适合介入治疗,如何降低手术本身或即刻的风险,同时,加强创新研发,在完成前述研究的基础上,利用新型治疗手段解决远期的再狭窄问题。<2024孙钦建:颅内动脉粥样硬化性狭窄血管内治疗的现状与未来>
2、竞争格局
【支架】
(1)竞争格局
①目前ICAS临床使用的主要产品有强生/史塞克/美敦力的自膨支架,这3款产品获批的适应症是动脉瘤治疗辅助支架,没有获批ICAS的适应症。球扩支架,微创的阿波罗支架,赛诺的NOVA支架。史塞克有一款支架是有ICAS适应症的,但是产品临床反馈不好,所以没怎么用。目前临床用的比较多的是强生的自膨支架,是超适应症使用的。<23某纪要>
②超说明书使用支架是指非专为ICAS设计的,用于其他颅内疾病的支架,通常是动脉瘤辅助栓塞的支架。该支架可以经过0.0165~0.0270 in(1 in=2.54 cm)的微导管释放,所以通过迂曲血管到达靶病变血管的能力较ICAS专用支架更强,同时该支架适度的支撑力及更多的尺寸选择可以适用于不同的血管内径,因而被越来越多的神经介入医师选择。<22指南>
③2020年以前国内仅有两款裸支架获批,微创脑科学的APOLLP和史赛克的Wingspan支架系统,根据灼识咨询资料,2020年APOLLO销售量占整体球囊扩张颅内支架市场份额约为47.0%,国产引领发展。2020年后药物支架逐步上市,目前国内仅上市三款药物支架,由于药物具有神经毒性,基于脑血管安全性考虑,目前仅有赛诺医疗的Nove支架获批颅内血管适应症,另外两款分别是微创脑科学的Bridge支架和雅伦生物的雷帕霉素支架,均只获批椎动脉血管狭窄适应症。<2023平安证券>
(2)重点竞争对手
①赛诺医疗NOVA支架系统。NOVA支架系统头对头阿波罗支架临床研究结果:263例纳入分析的病例(194例男性,平均年龄58岁),药物支架组132例,金属裸支架组131例。一年内支架内再狭窄发生率NOVA药物支架组显著低于金属裸支架组(10[9.5%]vs 32[30.2%];95%CI,0.11-0.52,p<0.01),有统计学差异。同时31天至1年内缺血性卒中发生率NOVA药物支架组亦显著低于金属裸支架组(1[0.8%]vs 32[6.9%],p=0.03),有统计学差异。30天内任何卒中或死亡两组没有统计学差异(10[7.6%]vs 7[5.3%],p=0.46)
②赛诺医疗自膨式颅内药物支架系统:自膨式颅内药物洗脱支架系统是继公司NOVA颅内药物洗脱支架系统上市后,国际上首个进入临床试验阶段的自膨式颅内药物洗脱支架系统,将与NOVA颅内药物洗脱支架系统形成有效互补。已于2023年2月完成上市前临床试验临床入组,2024年4月进入绿通。
(3)总体判断
微创阿波罗支架面临off-label支架、药物涂层支架以及颅内药物球囊多重竞争压力,预计未来已无增长空间。
【颅内球囊】
(1)竞争格局
①颅内药物球囊主要用途是预扩张,为后续的支架植入建立一个相对较大的通路,国内外拿证的已经挺多了。球囊的结构、材料相对于国内的器械厂家来说都较为简单,并且有不少OEM厂商,这导致仅国内就已经有40多张证了。<公众号|医械BioEngineer>
②颅内药物球囊:上海心玮21年便进入创新通道,但至今仍未获批。泰杰伟业Vascare™颅内药物球囊21年也已开始临床试验,先瑞达的颅内药物涂层球囊扩张导管AcoArt Daisy也在今年开启了临床。从长期的治疗效果看,药物球囊少了支架的永久植入,似乎会是个更合适的器械,但球囊的药物选择上却存在一定的挑战,目前常用的药物是紫杉醇和雷帕霉素,紫杉醇由于其存在较大的细胞毒性,不适用于颅内动脉,而雷帕霉素虽然安全边际更高,但由于其理化特性,较难与球囊表面以及血管表面附着,这导致在输送过程中,药物损失量过大,以及即刻释放药物量过大,同时较难实现缓释效果。对于药物球囊,小编担心的是药物球囊是否会和普通球囊一样,由于血管的弹性,即使短暂的把病变部位扩开了,后续还是会出现较高的卒中复发率,导致药物球囊成形术后补救率太高。<公众号|医械BioEngineer>
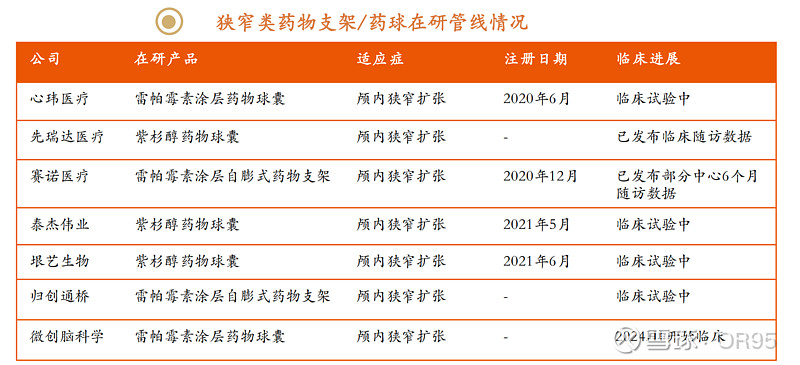
(2)总体判断
微创脑科学药球布局较晚,官方预计2027年才能获批上市,短期内收入贡献有限。
3、市场空间
【流行病学】
(1)ICAS是亚洲人群的高发疾病,欧美人群的发病率较低。有研究报道,韩国短暂性脑缺血发作(TIA)或缺血性卒中住院人群的ICAS发病率高达65%,印度人群的ICAS发病率高达50%,中国人群的ICAS发病率亦高达47%,而欧美人群的ICAS发病率仅为8%~12%。基因易感性(LPL rs320突变体)和血管危险因素控制不佳可能是亚洲人群ICAS高发的主要原因。
【现状】
(1)2015年至2020年,国内脑动脉粥样硬化狭窄神经介入手术的数量由1.3万台上升至3.9万台,CAGR为24.1%。市场规模由3.75亿元上升7.15亿元,CAGR为13.8%<微创脑科学招股说明书>
(2)即使Wingspan支架使用的适应证范围在不断缩窄,且多个RCT均为阴性结果,但WEAVE试验主要研究者Michael Alexander教授2022年8月在东方脑血管病大会中报告的数据显示,近10年来,美国Wingspan支架置入治疗ICAS的例数仍然呈现逐年上升的趋势。
(3)2023年颅内狭窄介入手术量6.5万台<归创通桥>
(4)目前颅内狭窄的offlabel使用比例大约为50%~60%,微创脑科学表示这个比例可能会下降,因为未来医保对offlabel产品的覆盖可能会减少。<23纪要>
(5)2024京津冀“3+N”28种集采耗材颅内支架报量0.4万个。
(6)2023年,预计赛诺医疗药物洗脱支架销售量5500+根,微创脑科学颅内支架1.5万多根、史赛克颅内支架1万多跟。<2024西南证券>
【变量因素】
(1)价格
①根据心玮医疗招股书披露,常规ICAS介入手术中用到的颅内球囊扩张导管在2万左右价格。
②根据北京第一批DRG+带量采购联动结果:裸支架仅两家,微创脑科学报价最低13000元、史赛克最高29986元。药物支架仅3家、雅伦报价最低29300元、赛诺最高33337元。
【预测】
(1)西南证券预测2028年颅内动脉支架,其中裸支架4亿元、药物洗脱支架4亿元、自膨载药支架17亿元。
(2)国内颅内动脉粥样硬化狭窄神经介入手术的数目由2015年的约13300台增加至2020年约39000台,并估计于2026年进一步增加至约149400台,2020年至2026年的复合年增长率为25.1%。<微创脑科学招股书>
【市场规模】
假设2021-2030年年均增速15%,对应2030年手术量将达到16万台左右。假设裸支架占比30%、平均价格1万元,市场规模3亿元;药物支架占比40%、平均价格2万元,市场规模8亿元;药物球囊占比30%,平均价格1万元,市场规模5亿元。假设微创脑科学裸支架、药物球囊市占率分别40%、5%测算,合计1.5亿元,配套器械按30%价值量测算,国内颅内狭窄产品线合计2亿元。
(五)颅外椎动脉狭窄产品线
1、器械应用
【疾病概述】
锁骨下动脉狭窄(SS)和椎动脉狭窄(VAS)在临床上并非少见,随着我国人口老龄化趋势的加剧,其患病率逐年增高,但该病临床上往往无明显症状,常被忽视。椎动脉往往是锁骨下动脉的一个分支,绝大数发自锁骨下动脉近中段,故本共识一并阐述。研究表明,约25%~40%的短暂性脑缺血发作(TIA)或者脑卒中发生在后循环。锁骨下动脉和椎动脉是后循环系统的重要供血血管,同时也是后循环缺血性脑卒中的重要起源部位,其中约20%的后循环卒中是由颅外椎动脉狭窄(ECVAS)或SS引起。VAS可直接影响后循环的灌注,狭窄部位的易损斑块或血栓也有可能脱落进入椎基底动脉,导致TIA或脑卒中。有研究显示,症状性动脉粥样硬化性后循环缺血发生致命性反复性脑卒中的风险很高,特别是在后循环TIA/脑卒中发生后20~30天内。症状性后循环缺血(包括ECVAS,SS)患者一年后发生脑卒中或者死亡的风险高达5%~11%。SS还会影响同侧上肢的血液供应,从而引发一系列症状或综合征,导致患肢功能障碍甚至截肢。由于这两支血管狭窄各自或并存均可能导致严重后果,临床上需要予以重视。<2019锁骨下/颅外椎动脉狭窄的处理:中国专家共识>
【治疗现状】
(1)粥样硬化性ECVAS程度≥70%,如果给予药物治疗后仍出现缺血事件,或者有后循环缺血症状的患者,建议血运重建。而对于无症状患者,是否进行血运重建尚存在较大争议。如ECVAS严重影响优势侧椎动脉/孤立椎动脉血供,或者合并严重的前循环动脉狭窄闭塞病变,提供给后循环侧支可能失代偿,对这些无症状患者可考虑进行血运重建治疗。血运重建主要包括外科手术和经皮腔内介入治疗,目前尚缺乏随机对照研究比较两种方法治疗VAS的安全性和有效性......ECVAS腔内介入主要包括PTA和支架置入术。支架置入术较单纯PTA能减少血管夹层和急性血管闭塞的发生率,且远期通畅率明显升高,应作为粥样硬化性ECVAS介入治疗的首选。介入治疗安全性似乎较外科手术好。一项包含27项ECVAS研究系统分析表明:993例患者行腔内介入治疗,术后30天内脑卒中发生率为1.1%,TIA发生率为0.8%。另外一项囊括1981~2011年42项VAS研究的系统分析显示:1 099例ECVAS患者中84例接受PTA治疗,1 015例接受支架治疗,围术期TIA和脑卒中发生率分别为1.5%和0.5%,30天脑卒中和死亡联合发生率为1.1%,死亡率为0.5%(6/1 099),其中仅4例死亡与脑卒中相关......动脉粥样硬化性ECVAS支架治疗选用裸支架还是药物涂层支架是临床关注的问题之一。已有多个研究显示药物涂层支架较裸支架中远期通畅率高,应作为首选。裸支架可用于不能耐受较长时间双联抗血小板治疗患者的替代选择。栓塞保护装置的脑保护作用不明确,并且可能增加椎动脉介入治疗中血管痉挛、斑块脱落、血栓形成等的发生风险,因此,除非病变椎动脉管径较大且狭窄处斑块不稳定,否则不推荐应用栓塞保护装置。<2019锁骨下/颅外椎动脉狭窄的处理:中国专家共识>
(2)在专为椎动脉设计的支架上市之前,临床较常选用的支架为球扩式冠脉支架。
【指南】
(1)欧洲血管外科学会颈动脉及椎动脉诊治指南(2023年版)
1.复发性患者和50%~90%狭窄,可考虑血运重建(Ⅱb,B)。
2.合并颈动脉狭窄,不推荐同期手术(Ⅲ,C)。7项研究荟萃分析椎动脉与颈动脉同期手术风险,发现同期手术风险更高,30天死亡/卒中率达到8%~33%。
3.椎动脉PTA患者,药涂支架优于裸支架(Ⅱa,C)。5项研究荟萃分析BMS和DES术后ISR发生率,结果显示DES组术后ISR显著低于BMS。
2、竞争格局
目前市场上,椎动脉专用支架包括信立泰Maurora雷帕霉素药物洗脱椎动脉支架系统和微创脑科学Bridge支架,其他企业布局信息较少,竞争格局良好。
3、市场空间
【流行病学】
(1)《中国脑卒中防治报告2019》援引最新全球疾病负担研究(GBD)数据指出,我国缺血性卒中发病率不断上升,由2005年的1.12/1000升高至2017年1.56/1000。在缺血性卒中的人群中,后循环缺血性卒中占25%-40%,而9%-33%的后循环缺血性患者有椎动脉起始部狭窄或闭塞。
(2)国外研究表明,在动脉粥样硬化性心血管疾病(ASCVD)患者中(3 717例,平均年龄60岁),超声诊断近段VAS>50%的患者达7.6%。一小样本研究表明,在既往发生后循环小脑卒中的患者中,颅脑磁共振血管成像(MRA)发现26.2%的患者椎基底动脉狭窄>50%。有研究对连续2 490例门诊老年心血管患者的超声检查发现:存在至少一侧椎动脉开口狭窄或闭塞的比例为8.2%,双侧均存在狭窄或闭塞比例为1.4%。因此,在老年人群,尤其是患ASCVD的人群中,估计ECVAS的患病率较高,且与后循环脑卒中相关。
【现状】
(1)2022年信立泰Maurora®椎动脉支架实现销售收入近1亿元,较2021年增长1倍以上。
(2)微创脑科学表示2023年Bridge支架市占率约50%。
【市场规模】
相关数据匮乏,假设2022年市场规模1.5亿元,按年均15%增速测算,预计2030年椎动脉支架整体市场规模5亿元,微创脑科学市占率50%,销售额2.5亿元。
(六)颈动脉狭窄产品线
1、器械应用
【疾病概述】
颈动脉狭窄(carotid atery stenosis,CAS)是一类由于动脉粥样硬化等原因引起颅外颈动脉系统狭窄或闭塞的疾病。颈动脉狭窄是导致缺血性脑卒中的重要原因之一。颈动脉狭窄的主要病因是动脉粥样硬化,约占90%以上,其他原因包括慢性炎症性动脉炎(Takayasu动脉炎、巨细胞动脉炎、放射性动脉炎),纤维肌性发育不良,颈动脉迂曲等。动脉粥样硬化斑块累及颈动脉导致动脉狭窄甚至闭塞而引起脑缺血及卒中症状,是全身性动脉硬化在颈动脉的表现,病变特点是主要累及颈动脉分叉及颈内动脉起始,可导致相应器官供血区的血运障碍。
【治疗现状】
(1)颈动脉内膜剥脱术(CEA)、颈动脉支架成形术(CAS)以及最佳药物治疗(OMT)是目前颈动脉狭窄的主要治疗方法。多项证据使得CEA成为了症状性颈动脉狭窄治疗的“金标准”。在CAS出现之后,大量的研究试图比较其与CEA的优劣性,结果显示CAS的围手术期卒中及死亡风险稍高于CEA,CEA的围手术期心肌梗死风险高于CAS,但在远期疗效方面,两者无明显差异。从目前大部分国内外指南来看,CEA是首选的手术方案,CAS可作为CEA的替代治疗方式。值得注意的是,CEA和CAS的高危因素并不完全相同,因此两者可互为补充。针对颈部解剖不利于CEA或一般状况差的患者,CAS治疗是更好的选择;而对于年龄>70岁、不稳定斑块、长段钙化斑块以及腔内手术困难患者,CEA则仍是首要选择。近期出现的经颈动脉支架成形术(TCAR)为我们提供了新的治疗选择。TCAR技术最早在2004年被报道。TCAR手术的优点在于避免了导丝对主动脉弓的侵入,同时可建立逆向颈动脉血流,最大程度减少了斑块脱落到颅内的可能。多项大规模研究报道TCAR的围手术期卒中和死亡风险与CEA相似,低于CAS,同时其手术相关颅神经损伤低于CEA。基于上述优势,国外的TCAR手术量飞速增加,开始呈现出替代CAS的趋势。<2023颈动脉狭窄治疗的热点探讨>
(2)自2012年经颈动脉血运重建(TCAR)问世,血管外科医生现在有三种颈动脉血运重建的选择:颈动脉内膜切除术(CEA)、经股颈动脉支架植入术(TFCAS)以及TCAR。TCAR是一种新的颈动脉介入治疗方法,将颈动脉切开术与血流逆转相结合(导管技术+血流重建技术),以最大程度减少栓塞(中风)的可能性,进行颈动脉狭窄病变的治疗。TCAR手术的主要优势是微创(小切口,且离颅神经远)、避开主动脉弓直接进入颈动脉(避免了过弓操作)。与CEA和TFCAS相比,TCAR的结果现在继续优于前两种技术。TCAR与TFCAS(经股动脉颈动脉支架植入术)对比,后者脑中风、围术期死亡率发生率高于前者。TCAR与CEA对比,两组在术后30d、1年中风及死亡率无差异,但颅脑神经损伤率,前者低于后者。在美国,TCAR正快速取代CEA和TFCAS,但目前断言其对另外两种术式的取代性为时尚早。TCAR仍有一些方面需要改进,主要不足是存在切口、麻醉方式(全麻)、解剖条件限制(如存在颈总动脉病变,对其游离有潜在发生斑块脱落等风险)等。<2022CEC张玮>
(3)过去几年,TCAR已成为TF-CAS的一种替代性混合/血管内选择方式。几项非随机研究报告称,相比于TF-CAS,TCAR与较低的卒中和死亡率相关,但与CEA相比无显著差异。但目前对于TCAR的确切疗效仍不明确,一方面尚未有临床随机对照研究比较过TCAR与CEA、TF-CAS或BMT的疗效;另一方面,TCAR尚未在全球广泛使用,因此相关循证医学证据仍不足。<2024郑刚>
【指南】
(1)2022 JVS指南
1.经CTA或DSA评估,对于无症状,颈动脉狭窄度>70%的低手术风险患者推荐颈动脉内膜剥脱手术(CEA)与最佳药物治疗相结合,而不是单纯最佳药物治疗来长期预防卒中和死亡。
2.对于低风险或狭窄>50%直径的一般风险患者,推荐颈动脉内膜剥脱手术(CEA)而不是颈动脉支架成形术CAS。
3.对于改良Rankin评分0-2分,近期病情稳定的卒中患者,若狭窄程度>50%,在神经系统功能稳定48小时后,推荐对有症状患者行颈动脉狭窄开通手术(在症状发生后14天内进行)。
(2)2021 ESO指南
1.对于狭窄程度超过60%的无症状颈动脉狭窄患者,单纯药物治疗的长期风险更高,推荐CEA治疗。(证据等级:中等、推荐级别:强)
3.对于无症状颈动脉狭窄患者,且术前评估血运重建是合适的,推荐CEA作为首选治疗方式。(证据等级:中等、推荐级别:弱)
1.重度狭窄(70-99%)的症状性颈动脉狭窄患者,推荐行CEA治疗。(证据等级:推荐级别:强)
2.中度狭窄(50-69%)的症状性颈动脉狭窄患者,建议行CEA治疗。(证据等级:低、推荐级别:弱)
6.年龄小于70岁的症状性颈动脉狭窄需血运重建者,CAS为CEA的替代治疗方案。(证据等级:低、推荐级别:弱)
【器械设计】
(1)支架选择是CAS手术争论的一个话题。根据支架网孔面积是否>7 mm2可分为开环和闭环支架。开环支架优点是柔顺性好,可适用于较扭曲的血管,缺点是网孔大可导致斑块碎屑脱落。闭环支架的优点在于对斑块的覆盖性强,但柔顺性不佳。大部分证据显示闭环支架相较于开环支架的围手术期卒中和死亡风险更低。双层密网支架在近5年开始被用于CAS,并显示出优秀的安全性和有效性,但仍有待更多数据支持。<2023颈动脉狭窄治疗的热点探讨>
2、竞争格局
【颈动脉支架】
目前尚无国产颈动脉支架产品获批,中天天宓®颈动脉支架2024年5月进入绿通。心玮医疗研发中,目前临床入组完成,随访中。
【TCAR】
2015年,FDA批准TCAR作为CEA和CAS的替代方案,用于治疗颈动脉狭窄的高危患者。Silk Road目前是第一家也是唯一一家获得FDA批准使用TCAR的公司,且Silk Road销售的产品,也是目前市场上唯一可用于TCAR手术的设备。2024年3月,健适医疗与Silk Road签署独家经销合作,为中国引进创新的TCAR术式及相关核心产品。2024年7月,波士顿科学以11.6亿美元收购Silk Road。
微创脑科学全球首创的经皮逆流脑保护颈动脉介入手术系统值得关注。据介绍,微创脑科学与余波教授团队通过医工交叉合作,以TCAR为启发,成功迭代研发出PCAR,不仅突破了TCAR存在颈动脉切口创伤及需暴露颈动脉等外科操作手段的局限性,只需穿刺即可放置装置,使手术进一步微创伤化。目前还在早期临床试验中。
3、市场空间
【流行病学】
(1)研究提示,80%~87%的脑卒中为缺血性卒中,同时约25%~30%的缺血性卒中与颈动脉狭窄相关。
(2)2021年美国新发433000例颈动脉疾病患者。
【现状】
(1)2021年,美国CEA手术约169000例,占比约为82%。2022年,美国使用SilkRoad Medical的产品进行了超过19500例TCAR手术,约占每年颈动脉疾病诊断的4%。2023年,Silk Road在美国完成超过25,000例TCAR手术,累计总数超过85,000例,正在快速取代CEA和CAS。
(2)2022年,全国颈动脉介入手术患者共59702例。平均死亡率0.79%,非康复离院率4.16%。发达国家数据:住院死亡率1.3%~2.8%。
(3)国内颈动脉狭窄2023年介入手术量7万台。<归创通桥>
(4)①高级卒中中心2021年开展颈动脉支架植入术2.8万例②综合防治卒中中心2021年开展颈动脉支架植入术1443例③防治卒中中心开展颈动脉支架植入术313例;整体数据汇总:颈动脉支架植入术29756例。<医休神介说>
(5)2021年医院质量监测系统(HQMS)的数据,对全国各地区开展的共10783例颈动脉内膜剥脱术进行了统计分析。三级医院进行了92%的颈动脉内膜剥脱术,仅有8%在二级医院。我国平均治疗总费用为46675元,低于美国2009~2012年无症状患者的平均治疗总费用9942美元以及有症状者的平均治疗总费用16882美元。中国年手术量与发达国家相比存在巨大差距,该技术在国内还需进一步普及,需要培训更多合格的术者。<2024我国万例颈动脉内膜剥脱术分析>
(6)另外有一个现象也是具有明显反差,即美国每年接受CEA的例数大约为接受CAS(颈动脉支架)的7倍左右,而在我国,据不完全统计,此比例正好倒置过来,即接受颈动脉支架的患者例数是接受CEA的7倍左右。其原因与我国患者对手术的恐惧有一定关系,全面的对CEA的科普尚需时日。<2021神外钱海>
【市场规模】
颈动脉手术量在国内渗透率较低,预计仍将快速增长。微创脑科学在颈动脉介入较晚,目前管线中主要是颈动脉支架和经皮逆流脑保护颈动脉介入手术系统,前者预计2028获批上市,后者还在早期临床中。
二、财务评估
(一)盈利能力
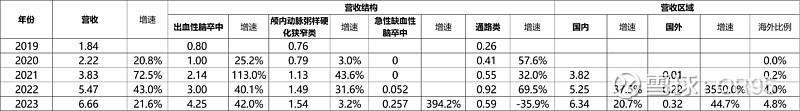
【营收结构】
【净利率】
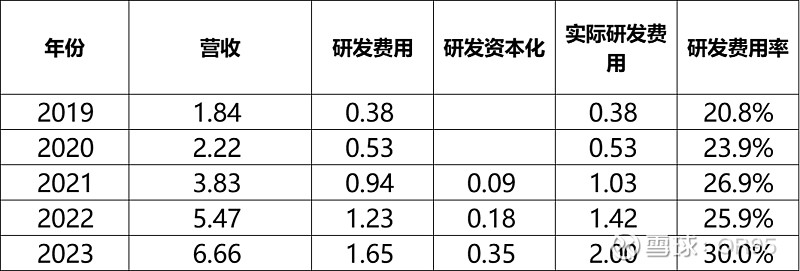
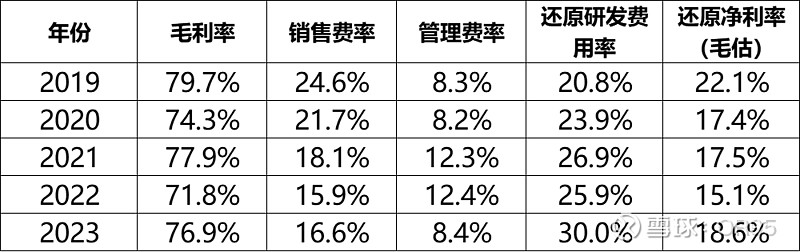
刚迈入盈利拐点,盈利能力的稳定性还有待跟踪,高毛利的特征、在微创集团整体严控费用的背景下,预计仍将维持较高的净利率水平(管理层23年底纪要交流中提到目前是保持净利率保持在20%)
(二)自由现金流
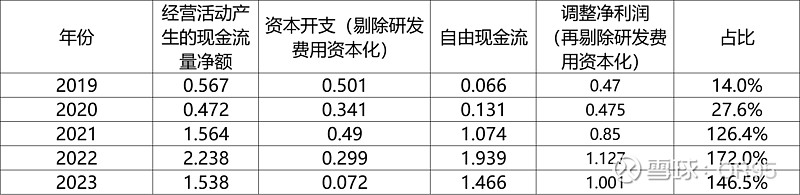
整体企业规模还较小,资本开支节奏对自由现金流影响较大。总体来看,自由现金流与净利润基本相近。
(三)资产负债表
【净资产】
23年年报,剔除无形资产和商誉,14.8亿元。
【净现金】
23年年报,现金-有息负债,10.6亿元。
资产负债表非常干净,现金较多。
(四)生意模式指标
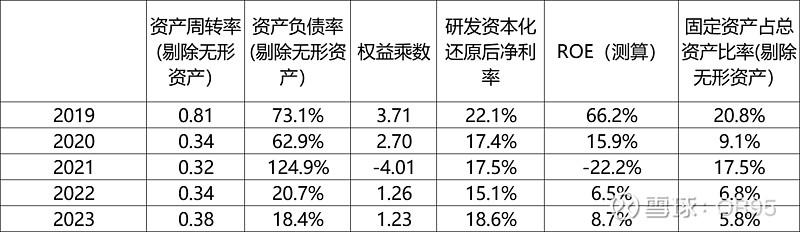
目前微创脑科学营收规模还在放量中,账面现金也较多,ROE还未反应实际的净资产回报能力。
(五)资本开支
IPO文件显示,2019-2021年间,微创脑科学的主要产能为4万件、5万件、11.25万件,对应实际产量为3.08万件、3.62万件、9.68万件,产能利用率为77.1%、72.5%、86.0%。23年底纪要,微创脑科学表示目前的产能大约为20多万根,并计划到年底达到近30万根。未来规划到2026年将达到60多万根。
2023年10月,微创脑科学拿下位于浦东新区上海国际医学园区34A-03地块。34A-03地块总用地面积3.17万平方米,收购价1.34亿元(23年报列入其他非流动资产)。
三、管理层特点
(一)分红意愿和能力
大股东微创医疗财务状况紧张,预计未来几年分红率会较高。
(二)管理层风格
可以预见,像其它微创系企业一样,微创脑科学在产品端将专注于细分领域的医疗器械产品开发,财务、销售等多方面将受到微创集团整体战略的影响。近年来,微创脑科学没有太大的并购、固定资产投资等动作,公开的交流纪要很少,管理层有待持续跟踪观察。
四、主要竞争对手
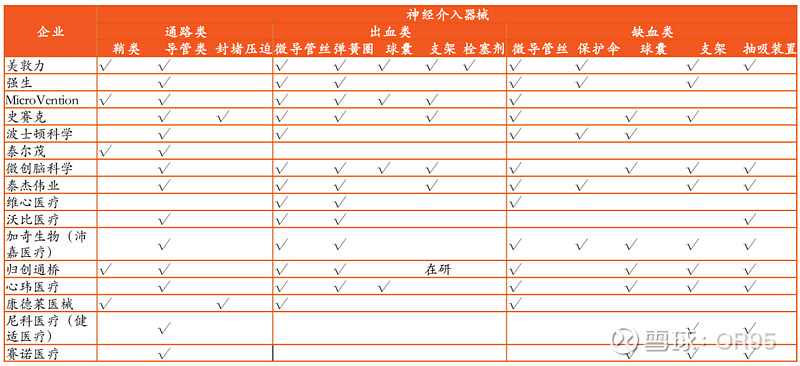
【总览】
<2024平安证券>
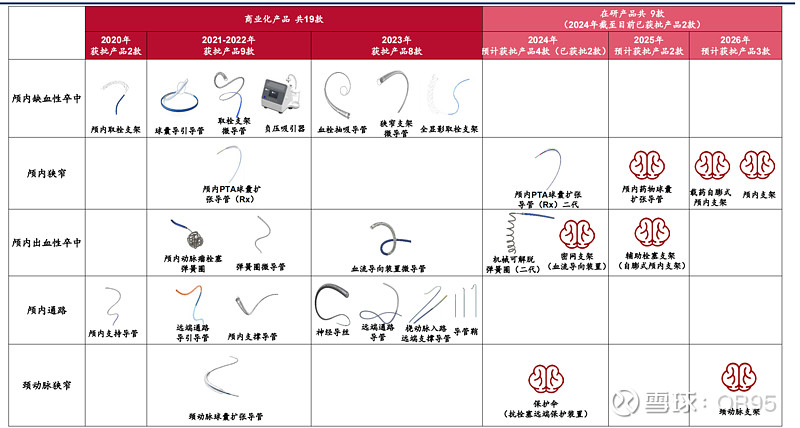
【归创通桥】
2023年公司神经介入业务收入同比+64%至人民币3.8亿元,核心产品市占率继续维持第一梯队(取栓支架国内市占率约12%、颅内支持导管20%-25%、弹簧圈约10%、颅内球囊约20%)。当前公司神经介入毛利率约72%-73%。
京津冀“3+N”28种耗材集采,公司核心产品“蛟龙”取栓支架(二代产品B组第一,一代产品为A组第四)、银蛇颅内支持导管(A组第一)均拟中选。
【沛嘉医疗】
2023年神经介入板块收入人民币2.6亿元(+78%YoY),其中出血/缺血/通路产品收入同比+45%/+118%/+85%。缺血产品增长强劲主因Syphonet取栓支架(收入+339%)、Tethys AS抽吸导管(收入+88%)、Fastunnel输送型球囊扩张导管等上市时间较短的新品仍处于快速放量期。21省弹簧圈集采结果于2023年5月起执行,公司2023年弹簧圈销量同比+94%,市场份额提升4pcts至10%。神经介入毛利率65.1%(+1.9pctsYoY)。

【赛诺医疗】
2023年公司神经业务板块营业收入较上年同期增长60.59%,主要系颅内球囊和颅内支架产品营业收入同比分别增长10.98%和277.96%综合影响所致。颅内药物洗脱支架系统NOVA的销售量较上年同期增长超4倍。
未来2款重磅产品将陆续上市,1)颅内自膨药物支架:预计2024底上市,主要用于颅内动脉粥样硬化狭窄手术;2)密网支架:使用电子涂层接枝技术和编制技术,拥有全球最小的通过外径,能够在X光下实现全显影,具有更优的力学支撑性能,预计2025年获注册证。
【心玮医疗】
2023财年,收入增长至人民币2.3亿元,同比增长26.9%,除税前亏损缩窄至人民币1亿元,同比减少48.9%。毛利率增长2.6个百分点至70.5%。取栓支架及抽吸导管,扩张球囊及栓塞保护系统,以及弹簧圈等神经介入治疗类器械贡献了42.3%的销售收入(2022年:33.0%),收入金额同比增长62.9%至人民币98.2百万元;神经介入通路器械及其他产品同比增长9.3%至人民币134.1百万元。
未来24个月,本公司预期将有至少五款重磅神经介入治疗类器械上市,包括用于狭窄治疗的药物球囊(NMPA创新器械资质)、自膨式药物支架以及颈动脉支架,用于出血性卒中治疗的动脉瘤栓塞辅助支架(NMPA创新器械资质)以及血流导向装置。同时,本公司针对不同亚型脑梗死的急诊手术需求,提升关键取栓产品(抽吸导管及取栓支架)及一站式医疗器械解决方案的竞争力,以满足老龄化背景下,中国市场日益增长的脑卒中治疗需求。<23年年报>
【其他非上市企业】
沃比、加奇、泰杰伟业、艾柯…
五、主要风险
(一)集采风险
目前区域集采价格竞争激烈,降价幅度较大,且存在丢标风险,如2024京津冀“3+N”集采,微创脑科学颅内取栓支架未中选。同时,如果集采政策偏激进特别是密网支架集采价,对企业盈利能力将带来较大影响(参考骨科等领域集采,预计集采对营收影响相对较小)。
(二)竞争加剧
近年来,神经介入领域有大量新进入者,竞争非常激烈,具体参见产品线评估。
(三)技术迭代风险
如TCAR技术在美国快速替代CEA、CAS手术。
(四)负面器械安全事件
如2021年FDA要求美敦力召回从2019年4月至2020年8月期间在美国销售的8,800多套Pipeline产品,以及在国际上销售的7,300多套。与此次召回的Pipeline涉及59起故障,其中造成10起重伤,2起死亡。FDA将Pipeline召回事件定性为一级。
六、跟踪点
(一)支柱产品
出血性脑卒中:Numen系列弹簧圈、Tubridge®血流导向密网支架
脑动脉粥样硬化狭窄:Neurohawk®颅内取栓支架、WAVE-track颅内血栓抽吸导管
(二)潜在重磅产品
NuFairy可吸收栓塞弹簧圈、经皮逆流脑保护颈动脉介入手术系统
(三)产品管线<23年报>

七、估值
(一)安全边际
考虑到器械行业的长生命周期、强粘性、高可预期性、高自由现金流的特点,以及核心产品处于渗透率早期的状况,假设24年营收9亿+、净利润1.8亿元左右情况下,给予中性估值30PE,安全边际按7折对应市值40亿元。
(二)中期估值中枢
在国内利率长期下行的背景下,综合考虑生意模式、发展阶段和企业竞争力,未来几年高增速阶段中性估值水平在30-35PE之间、进入10%+增速营收阶段中性估值水平25-30PE之间(个人主观估值)。
八、综述
国内神经介入手术渗透率还处于早期阶段,随着50-60年代婴儿潮逐渐迈入心血管高发年龄、术式不断普及、集采降价等多重因素推动,预计神经介入手术数量至少5年内仍将处于高速增长阶段,相关器械市场规模还将大幅扩容。从行业竞争格局来看,前几年火热的投融资市场催生了一批神经介入器械企业,大量国产器械获批上市,且产品差异化程度不高,国内市场竞争非常激烈。但高值耗材的特点,决定行业格局往往呈现高集中度的状态。综合目前主要企业财务、产品线等情况和行业融资现状,预计未来的神经介入器械的竞争格局将是6家左右的厂商分享国内大部分市场,这几年将是企业入院推广、集采竞标的关键时间节点。
具体到微创脑科学,过去几年的高成长主要得益于密网支架市场的快速扩大和良好的竞争格局,但随着大量国内竞争对手的上市,密网支架市场竞争加剧,微创脑科学密网支架未来的市场份额维持能力需要重点跟踪。此外,弹簧圈、急性缺血性脑卒中产品的放量以及海外市场的开发也是决定营收增速的关键。在竞争格局远未稳固的情况下,产品的市占率水平需要持续跟踪。
整体来看,微创脑科学处在一个高成长、中高竞争烈度,竞争格局还未明朗的行业,微创脑科学产品线齐全、先发优势明显,财务状况非常健康,具有较强的竞争力。假设集采政策相对温和,根据现有产品线,同时考虑到海外市场正处于高速开拓阶段,个人预计微创脑科学未来5年仍将有年均20%以上的增速,2030年大概率能实现25亿元以上营收,有潜力冲击30亿以上营收。
更长远来看,和其它高值耗材一样,研发具备高度差异化的创新产品、进入全球市场是做大做强的必经之路。从微创脑科学布局来看,产品方面已经开始探索无人区,如全球首创的可降解弹簧圈、经皮逆流脑保护颈动脉介入手术系统值得重点关注。此外,微创脑科学在卒中领域以外更宽泛的脑科学领域的布局,也是未来的潜在看点。